Nuova legge per i caregiver e miglioramenti possibili: come usare i sostegni
Maurizio Motta | 12 Marzo 2026
In un precedente articolo si sono proposti miglioramenti al recente disegno di legge del Governo per i sostegni ai caregiver familiari (scaricabile qui), da introdurre nel percorso di approvazione parlamentare in particolare su come informare le famiglie e come presentare le richieste. In questo articolo la discussione prosegue, ma dedicata a come le richieste diventano poi sostegni che si ricevono. Lo si descrive in questa Figura 1, usando gli stessi esempi di interventi del precedente articolo:
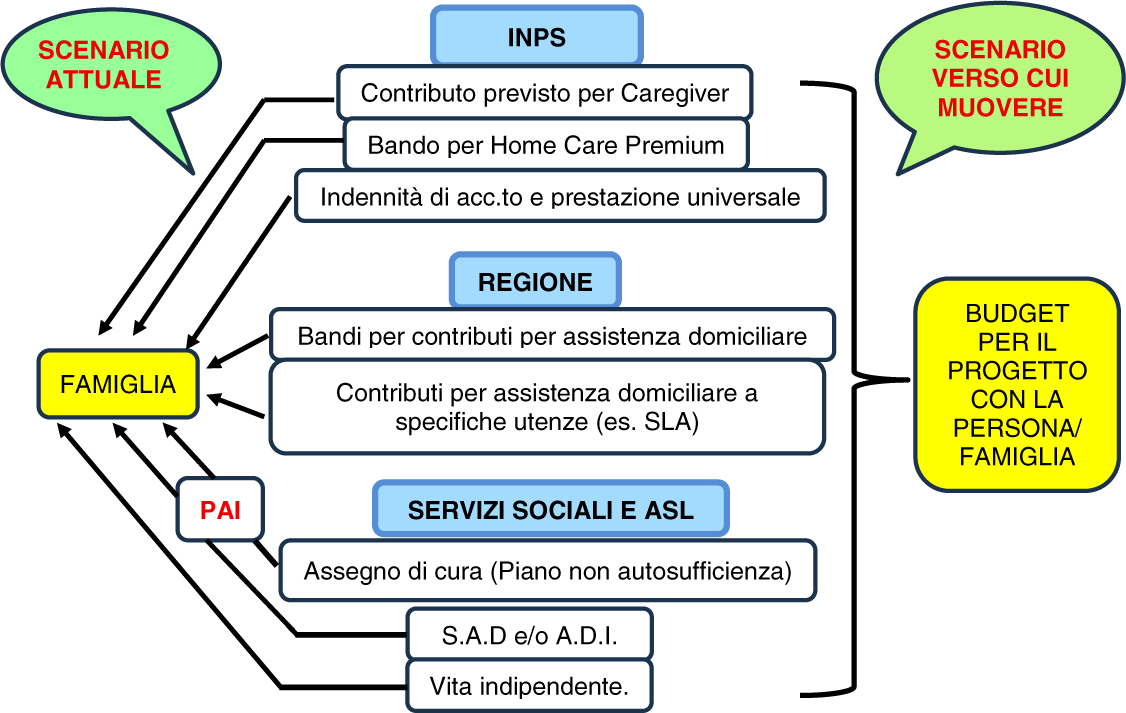
A sinistra la realtà attuale: le persone ricevono interventi tra loro del tutto separati, che tocca alla famiglia ricomporre, anche quando consistono in diverse erogazioni economiche. In genere solo gli assegni di cura di ASL/Comuni e i loro S.A.D. e A.D.I prevedono un progetto congiunto (il PAI). Inoltre i tempi di attivazione dei diversi interventi dipendono dai loro meccanismi interni, senza poterli usare insieme entro un progetto organico. Sono proprio le famiglie con meno capacità che faticano a convertire i diversi contributi in concreti supporti per le persone, trasformando il denaro in sostegni domiciliari; e la proposta del contributo ai caregiver nel ddl governativo si limita ad accrescere questa frantumazione di risorse.
La parte destra della figura propone un sistema verso cui muovere, nel quale l’insieme delle erogazioni economiche si ricompone in un budget col quale costruire il progetto da concordare con il beneficiario ed i suoi familiari. Ma quali meccanismi occorrono per costruire così il budget per sostegni al domicilio? E cosa prevede il ddl governativo sui caregiver familiari? Ecco i riordini che sarebbero opportuni:
A) Se la valutazione multidimensionale individua la necessità di sostegni negli atti della vita quotidiana, si definisce un “budget sociosanitario” a ciò destinato (entro al budget di cura e/o di progetto, ma separato dalle risorse per altre finalità), quindi la valutazione assegna un grado di non autonomia negli atti della vita quotidiana crescente in tre livelli, e ad ogni livello corrisponde un importo crescente del budget sociosanitario massimo utilizzabile.
B) Devono essere attivabili diversi interventi tra i quali poter scegliere:
- assegni di cura alla famiglia per assumere operatori di sua fiducia; ma col possibile uso di una piccola parte dell’assegno in supporti per reperire i lavoratori e/o per gestire il rapporto di lavoro (perché vi sono famiglie non in grado di gestire da sole queste incombenze), servizio che va dunque offerto.
- contributi per assistenza familiare svolta da caregiver, anche a compenso di minori entrate per riduzione di attività lavorativa;
- affidamento a volontari con rimborso di loro spese;
- buoni servizio per ricevere da fornitori accreditati operatori (anche assistenti familiari) e/o pacchetti di altre prestazioni (pasti a domicilio, telesoccorso, ricoveri di sollievo, piccole manutenzioni).
- assistenza di operatori pubblici, o di imprese affidatarie o concessionarie.
C) Si trasforma il budget sociosanitario in un progetto di tutela domiciliare che consenta di individuare la modalità che è più efficace in quel momento e per quella famiglia. Deve dunque essere obbligatorio che l’assistenza domiciliare per i non autosufficienti si fondi sui tre criteri da A) a C), per poterla adattare alla situazione della persona e della famiglia
D) Nel budget sociosanitario devono entrare anche risorse del SSN, nonché una contribuzione del cittadino, salvo che non possa contribuire, nel qual caso la sua quota è in tutto o in parte a carico dell’Ente gestore dei servizi sociali. Ma perché il SSN? Almeno per due ragioni:
- stiamo parlando di persone non autonome per motivi sanitari o per esiti di traumatismi;
- nell’assistenza domiciliare deve operare lo stesso meccanismo in atto per il budget per il ricovero in strutture residenziali, che è la loro retta. I LEA prevedono che il costo in RSA sia metà a carico del SSN (non per le sole spese sanitarie o di professioni sanitarie, ma per tutte le prestazioni di vita in RSA, inclusi pasti e pulizie). Perché non deve accadere lo stesso nell’assistenza domiciliare prevedendo allo stesso modo che la tutela sia in parte a carico del SSN? Non prevederlo implica che per la stessa persona non autosufficiente il SSN contribuisce solo al ricovero, e dunque lo incentiva economicamente.
E) Si precisino le incompatibilità tra i diversi contributi che si possono ricevere, vincolo già previsto in alcune prestazioni ma talvolta in modo poco razionale. Ad esempio i familiari di persone con disabilità, se sono lavoratori dipendenti, possono fruire di congedi straordinari dal lavoro (e l’INPS eroga l’importo della retribuzione prima del congedo), sino a due anni di durata. Ma questo beneficio non è fruibile dai lavoratori autonomi. E’ dunque corretto che si possa ricevere il contributo per i caregiver anche quando si è in congedo retribuito dall’INPS? O è un doppione di tutele a spesa pubblica per chi è lavoratore dipendente, perché oltre a ricevere dall’INPS l’importo dello stipendio, proprio per assistere il familiare senza recarsi al lavoro, avrebbe anche il contributo per i caregiver? Peraltro le incompatibilità implicano anche di fornire ai cittadini una completa conoscenza per valutarle prima di chiedere.
F) Il vincolo prioritario da rispettare è garantire alla persona il livello di sostegni a domicilio definito nella valutazione, con la famiglia, ed a questo va finalizzato il budget sociosanitario che deriva dal grado di non autonomia. Ma fare il caregiver familiare molto spesso non è “scegliere un lavoro desiderato”, bensì un obbligo al quale si è costretti solo per l’assenza di più robusti sostegni, e dunque i caregiver volentieri riducono le loro ore di impegno se sono sostituite di altri interventi. Quindi va previsto che sia molto semplice scegliere di ridurre l’attività di caregiver attivando altri interventi di tutela, invece di congelare un familiare in quel ruolo e nei suoi benefici. E spetta a chi monitora il PAI o il progetto di vita (azione molto importante) anche il compito di rilevare che le ore di impegno del caregiver sono diminuite scendendo sotto al volume che consente l’assegnazione dei sostegni previsti.
La soluzione migliore è che il contributo per il caregiver sia una delle componenti del budget di cura/progetto, che insieme ad altre va a comporre il massimale erogabile; budget che poi si trasforma (nel PAI concordato con la famiglia) in uno dei possibili modi di assistenza domiciliare, incluso il lavoro di cura del caregiver (anche a rimborso del minor guadagno se riduce attività lavorative) oppure in altri interventi, se la famiglia lo preferisce, come ore lavoro di assistenti familiari.
G) Ma occorre anche che la messa in opera delle leggi delega su anziani e persone con disabilità sia modulata per attivare lo scenario qui descritto. Sul tema le due leggi introducono il concetto di budget di cura o progetto, ma in modo troppo generico, solo come “l’insieme delle risorse attivabili”. Il che produce enormi casualità nella natura e uso del budget, il contrario di un dispositivo certo che garantisca come livello essenziale la ricomposizione dei percorsi per i cittadini. E non si può tacere che il Decreto “milleproroghe” del Governo prevede che la presa in carico delle persone anziane non autosufficienti entrerà in vigore solo nel 20281. Rispetto a questi snodi il ddl governativo sui caregiver familiari:
- prevede un ruolo del progetto di vita e del PAI: all’art.2 comma 6 (i progetti attestano il carico assistenziale del caregiver), all’art. 5 comma 1 (il caregiver familiare partecipa alla valutazione multidimensionale e alla predisposizione del progetto di vita e del budget di progetto), all’art 12 comma 3, e nella relazione al ddl, a pagina 11 (i sostegni al caregiver sono riconosciuti a valere sul budget di progetto o di cura, ed includono risorse conferite dalla persona assistita).
- ma per contro per il sostegno economico che il ddl prevede all’articolo 13: non si prevede alcuna relazione col PA o col progetto di vita ed i relativi budget, non si fa cenno a nessuna incompatibilità con altre prestazioni, ed il contributo può essere erogato se il caregiver ha un ISEE non superiore a 15.000 euro. Dunque nel ddl, e peraltro neanche nelle leggi delega per gli anziani e le persone con disabilità, e nei loro decreti attuativi, sinora non si vede un disegno che muova verso il modello descritto ai precedenti punti da A) ad F). Inoltre valutare la condizione economica col solo ISEE (al di là della soglia che si sceglie) significa usare uno strumento che la misura davvero molto male, con grandi rischi di valutare come “poveri” nuclei che non lo sono, o come “ricchi” nuclei che invece sono poveri2.
In conclusione
Considerando la discussione di questo articolo e del precedente, che senso ha parlare di budget complessivo per il progetto di vita o di cura se non si riunificano, offrendoli insieme ai cittadini, i percorsi prima per conoscere, poi per richiedere, e quindi per utilizzare, tutte le risorse? Davvero si vuole che il previsto contributo per i caregiver imponga un percorso che si limita ad aggiungersi agli altri, aumentando la fatica delle famiglie nel vagare entro il welfare pubblico? La scelta perciò è ora tra un contributo ai caregiver come bonus isolato che si aggiunge al caos degli altri bonus, oppure come un tassello di un complesso di sostegni più organico, prevedendo per i cittadini luoghi unificati (per conoscere, chiedere, ricevere), tempi unificati (risorse che arrivano insieme, e non disperse in vari bandi), prestazioni coordinate entro un PAI. Speriamo che il lavoro parlamentare sul ddl del Governo punti a costruire “un sistema di tutele” e non un coacervo di bonus separati.
- Il decreto-legge 31/12/2025, n. 200, all’art. 5, comma 1, rinvia il decreto per stabilire: le priorità di accesso ai Punti Unici di Accesso per la gestione nelle Case della Comunità, la composizione e modalità di funzionamento delle Unità di Valutazione Multidimensionale, lo strumento della valutazione multidimensionale, informatizzato e scientificamente validato per l’accertamento della non autosufficienza e per la definizione del Piano Assistenziale Individualizzato, l’armonizzazione con la valutazione delle persone con disabilità.
- Sul tema si veda ad esempio l’articolo di Maurizio Motta.



