Il finanziamento della Long term care (LTC) per gli anziani nelle varie Regioni
Alcuni indicatori
Laura Pelliccia | 8 Gennaio 2018
Nel nostro Paese l’assistenza agli anziani non autosufficienti è il frutto della stratificazione degli interventi di vari livelli di governo e dell’interazione di diverse filiere istituzionali (sociale e sanitaria). Un mix assistenziale fatto di erogazioni monetarie e interventi tramite servizi, con pochi punti di riferimento che possano costituire un minimo comune denominatore tra le varie regioni (per assenza di standard di riferimento per il sociale e un’assistenza sociosanitaria che ha trovato diverse interpretazioni da regione a regione). A fronte di questa complessità, è importante osservare cosa accade nei vari territori con una prospettiva di sistema.
La recente pubblicazione del 6°Rapporto del Network Non Autosufficienza (di seguito NNA) offre un quadro informativo sullo stato dell’intervento pubblico in questo settore a livello nazionale e locale, oltre che una serie di approfondimenti sulle tendenze in atto per le varie tipologie di interventi assistenziali.
Tra le varie analisi effettuate, c’è anche un tentativo di costruzione di un set di indicatori multidimensionali per individuare il profilo dell’assistenza agli anziani delle varie regioni (sono state confrontate le regioni a Statuto ordinario, oltre che la Sicilia). In questa sede si propone uno stralcio di questo lavoro, con un focus sui principali risultati relativi agli aspetti del finanziamento e della spesa (per i dettagli metodologici si rimanda al testo integrale del Rapporto).
Occorre premettere che la ricognizione è condizionata dallo stato dell’arte dei sistemi statistico-informativi istituzionali, che non sempre permettono di rappresentare-isolare tutti gli interventi innovativi del settore (ad esempio, allo stato attuale, non sono disponibili evidenze sugli interventi locali per gli anziani attivati con il Fondo Nazionale per le Non Autosufficienze). Inoltre nei confronti non è stato possibile tenere conto dei benefici fiscali a favore della non autosufficienza (ad esempio detrazioni/deduzioni per gli assistenti familiari o per la fruizione di servizi sociosanitari), ovvero della cosiddetta “fiscal expenditure”.
Malgrado questi limiti, si ritiene importante tentare un’analisi delle diverse strategie locali di finanziamento; queste evidenze possono peraltro costituire elementi utili nel dibattito nazionale sulle prospettive di riforma del settore.
Le caratteristiche della spesa sociosanitaria
Il primo elemento di confronto tra le regioni è quello della dimensione della spesa sociosanitaria per i servizi per la non autosufficienza degli anziani. Sono stati considerati i diversi servizi territoriali specifici per il target anziani e l’ADI1 .
A partire dalla spesa per questi specifici livelli di assistenza delle singole regioni2 sono stati ricavati alcuni indicatori sulla spesa per anziano, distinguendo tra:
- i servizi per favorire il mantenimento a domicilio (intesi in senso ampio, ovvero considerando non solo l’ADI, ma anche l’assistenza nei centri diurni per anziani e gli specifici sportelli dedicati a questo target);
- l’assistenza residenziale.
Le risorse dedicate dai vari SSR alla Long Term Care per gli anziani sono molto variabili (Fig. 1): rispetto ai 406€ medi, la spesa oscilla tra i 160€ della Campania e i 718€ del Veneto. Un’ eterogeneità che sembra molto legata alle ripartizioni geografiche: tutte le regioni del Nord si posizionano oltre la media (eccezion fatta per la Liguria), le regioni centrali si collocano in una dimensione intermedia (con un posizionamento medio-alto in Toscana e Marche)ed infine le regioni del Sud presentano uno sforzo finanziario per la LTC degli anziani abbastanza limitato (tra i 150 e i 300€), eccezion fatta per l’Abruzzo (una posizione simile a quella delle regioni centrali).
La variabilità è molto pronunciata anche quando si analizzano separatamente i due setting assistenziali: nello sforzo per il mantenimento a domicilio eccellono Emilia-Romagna, Veneto e le regioni centrali, mentre sulla residenzialità i valori per anziano più elevati sono quelli di Veneto e Lombardia. Si precisa che questo confronto è relativo alle risorse investite per potenziale beneficiario (popolazione regionale over 65); nel rapporto NNA si propongono alcuni ulteriori confronti sulla spesa per giornata di assistenza residenziale effettivamente erogata, indicativi dell’intensità dell’intervento pubblico sul singolo caso assistito (cfr §3.2.2 del rapporto NNA).
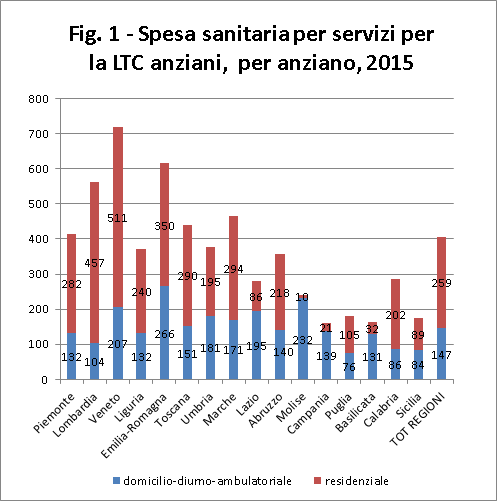
Dalla ricostruzione della spesa per anziano residente emergono, in ogni caso, diversi modelli regionali in relazione al peso dei due diversi setting assistenziali: alcune regioni sono più orientate a investire sulla residenzialità (tale regime incide per oltre l’80% in Calabria, Veneto e Lombardia), mentre altre mostrano un’altissima preferenza per il sostegno della domiciliarità (Molise, Campania e Basilicata, con un peso oltre l’80% dei servizi diurno-domiciliari). In media, sul totale delle regioni, l’assistenza residenziale assorbe il 64% della spesa sociosanitaria gli anziani non autosufficienti (una composizione simile al valore nazionale si ritrova nelle Marche, in Liguria e in Toscana).
La centralità della non autosufficienza nel SSN
Ogni SSR definisce il proprio impegno nei confronti dei bisogni degli anziani non autosufficienti individuando la priorità da riconoscere a questo tipo di bisogno rispetto alle altre esigenze a cui il sistema sanitario è chiamato a rispondere (ad esempio la prevenzione, le acuzie ecc).
Lo sforzo di dedicare adeguate risorse ai servizi territoriali per gli anziani può essere indicativo della capacità delle regioni di fornire assistenza appropriata (si previene il ricorso ad altri servizi inappropriati come quelli per l’emergenza-urgenza e si evita l’eccessivo prolungamento della durata delle degenze ospedaliere).
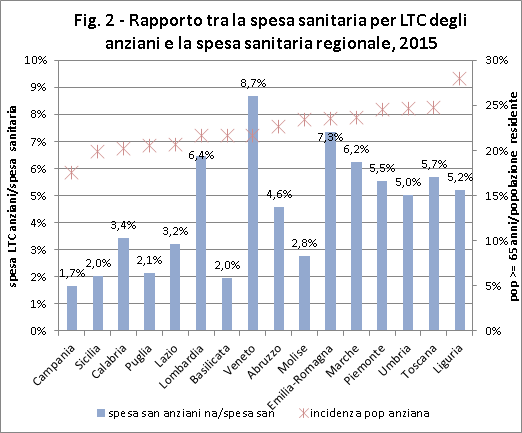
Quanto incide la spesa per i servizi di LTC per gli anziani rispetto al totale della spesa corrente delle singole regioni? I valori regionali oscillano dall’ 1,7% della Campania, all’8,7% del Veneto (Fig. 2).
Ci si aspetterebbe che a dedicare una maggior quota di spesa ai servizi per la non autosufficienza degli anziani siano proprio le regioni con una maggiore presenza di anziani (come indicatore della struttura demografica è stato scelto il peso degli anziani sulla popolazione generale). Tendenzialmente questa relazione è confermata (ordinando le regioni in base al peso degli anziani, si nota un incremento dell’incidenza della spesa per la non autosufficienza spostandoci verso le regioni più vecchie). Tuttavia, non mancano alcune discontinuità: ad esempio, la Basilicata ha una struttura demografica simile a Lombardia e Veneto ma, rispetto a queste altre regioni, dedica agli anziani una quota molto più contenuta (circa un quarto rispetto alle altre). Inoltre, i valori di incidenza massima della spesa per la LTC si riscontrano non tanto nelle regioni più vecchie in assoluto (Umbria, Toscana e Liguria), quanto in Veneto e Emilia Romagna.
Anche tra le regioni meridionali con la struttura demografica più giovane (quelle sulla sinistra) ci sono differenze considerevoli: il minimo assoluto riportato dalla Campania (1,7%) potrebbe essere parzialmente giustificato dalla minima incidenza degli anziani. Un’altra situazione singolare è quella del Molise che, pur essendo caratterizzato da un peso medio-alto della popolazione anziana, riconosce alla LTC una centralità decisamente modesta nel panorama nazionale (2,8%).
Insomma, l’investimento dei SSR per la non autosufficienza, pur essendo in qualche modo legato alla struttura demografica, sembra dipendere anche in modo sostanziale dalla diversa sensibilità delle regioni a riconoscere adeguata attenzione a questo bisogno.
Il rapporto tra welfare sociale e welfare sociosanitario
Dopo aver dato un’idea delle dimensioni economico-finanziare degli interventi per gli anziani sostenuti dalla sanità, è utile un confronto anche rispetto alla filiera dei servizi sociali, per verificare lo sforzo dei comuni di ogni territorio (anche in questo caso come proxy si considera la spesa sociale per anziano sulla popolazione di riferimento).
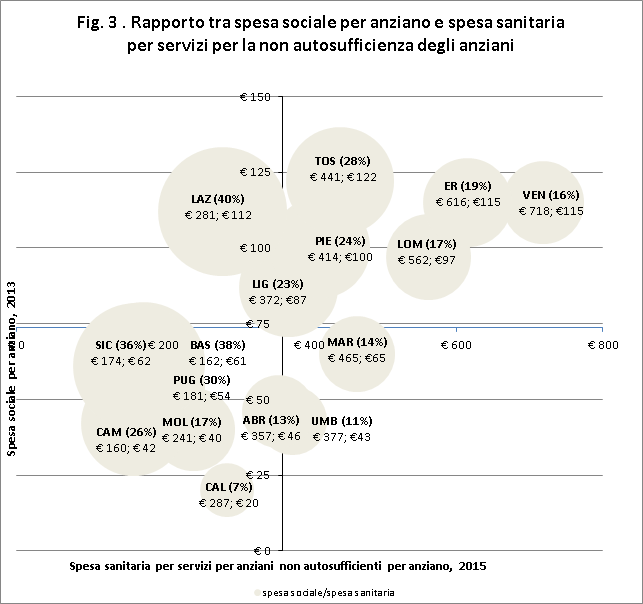
La nota eterogeneità del welfare sociale territoriale è particolarmente evidente quando si confrontano le risorse dedicate agli anziani (nella totale assenza di standard nazionali di riferimento, il livello di sviluppo degli interventi locali dipende dalla diversa attenzione dedicata dai comuni e, indirettamente dalle rispettive regioni, al supporto delle esigenze tutelari degli anziani): rispetto ad una media di 74€ per anziano, la spesa sociale locale varia dai 20€ della Calabria ai 122€ della Toscana (nella fig. 3 è riportata in ordinata), con un palese divario Nord-Sud: a presentare il maggiore sforzo per il sociale sono le regioni del Nord (tutte oltre la media), accompagnate dalla Toscana e dal Lazio.
L’altro livello di confronto che si propone è una comparazione, territorio per territorio, tra le risorse dedicate agli anziani dalla filiera del sociosanitario e dalla filiera sociale. Rispetto ai bisogni degli anziani non autosufficienti le regioni possono essere orientate a sostenere il relativo fabbisogno clinico, investendo nella spesa sociosanitaria, oppure a sostenere anche le esigenze assistenziali-tutelari, finanziando la rete degli interventi sociali. Sono stati confrontati i due livelli di spesa (nella fig. 3 sono state poste rispettivamente in ascissa e in ordinata), ricavando un indicatore sul rapporto tra la spesa sociale per gli anziani e quella sociosanitaria per lo stesso target (rappresentato dalle dimensioni delle bolle). A livello nazionale, mediamente, le risorse sociali pesano meno di un quarto delle risorse del SSN (22%).
La lettura congiunta dei due items determina sostanzialmente due diversi gruppi di combinazioni, abbastanza polarizzate:
- una serie di regioni con un impegno medio alto sia sul lato sociosanitario che su quello socioassistenziale (di fatto le regioni del Nord e la Toscana), si veda primo quadrante;
- le regioni meridionali che presentano un livello di spesa contenuto su entrambi i fronti (terzo quadrante).
Non sembra emergere una relazione di complementarietà tra interventi sociosanitari e sociali: di solito chi investe di più nella prima filiera, sostiene maggiormente anche la seconda.
Non mancano comunque le dovute eccezioni, come quella del Lazio, che risulta particolarmente impegnato nel supporto alla rete sociale, pur presentando un investimento sociosanitario modesto (la prima filiera rappresenta il 40% della seconda).
L’Umbria e le Marche, invece, risultano orientate ad un tipo di supporto che confida su un buon apporto delle risorse sociosanitarie, ma su un sostegno della rete sociale piuttosto debole (le risorse sociali sono il 13-14% della spesa sociosanitaria). Altre realtà con un ruolo delle risorse sociali piuttosto limitate rispetto a quelle di tipo sanitario (ovvero una tendenza alla “sanitarizzazione” delle risposte) sono la Calabria (7%), l’Abruzzo (13%), il Veneto (16%), il Molise e la Lombardia (entrambe 17%).
Il rapporto tra il sistema centrale e l’assistenza territoriale
Come premesso, alle risposte al bisogno di assistenza agli anziani non autosufficienti concorrono:
- il sistema centrale, attraverso le prestazioni assistenziali erogate dall’Inps;
- gli enti territoriali (i SSR, responsabili degli interventi sociosanitari e i comuni, responsabiili dei servizi socio-assistenziali)
Per ogni territorio sono state ricostruite le risorse dedicate alla non autosufficienza dai due livelli di governo : per lo Stato, come proxy è stata scelta una stima della spesa per gli anziani beneficiari di invalidità civile con indennità di accompagnamento e indennità di accompagnamento per invalidità civile, mentre per gli enti decentrati è stata considerata la spesa sanitaria per i servizi per la non autosufficienza e la spesa sociale dei comuni. Ne è stato ricavato il grado di compartecipazione Stato-sistema territoriale di ogni territorio. Un maggiore concorso alla spesa da parte sistema centrale può essere indicativo di una minore proattività degli enti territoriali nella costruzione degli interventi (quindi una maggiore dipendenza dal sistema centrale).
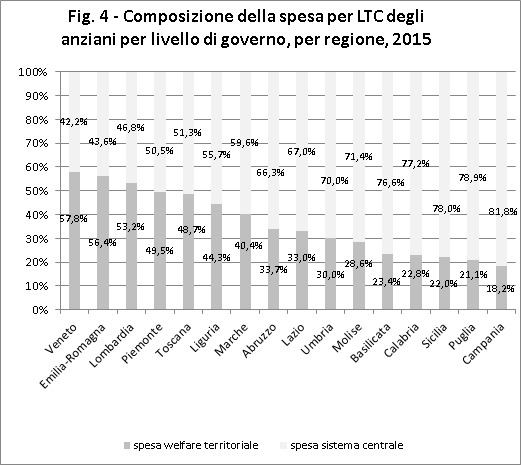
Il welfare territoriale per gli anziani assicura una quota di risorse da un minimo del 18,2% della Campania al 57,8% del Veneto (Fig. 4). I territori con maggiore diffusione dell’indennità di accompagnamento sono generalmente quelli dove i servizi del welfare locale sono più deboli (cfr 3.4 del Rapporto) ed è altresì noto che le regioni del Centro-Sud sono quelle in cui l’indennità di accompagnamento è più diffusa (per i dettagli si rimanda alla “Bussola di NNA”). Non sorprende, dunque, che le regioni che presentano una maggiore dipendenza dallo Stato nel sostegno degli interventi per gli anziani sono quelle meridionali e che, spostandoci da Sud a Nord aumenta il contributo degli enti territoriali.
In ogni caso, anche all’interno delle varie ripartizioni territoriali, si riscontrano situazioni peculiari:
- nell’ambito delle regioni meridionali si distingue l’Abruzzo che, rispetto al proprio contesto territoriale di riferimento, evidenzia una maggiore concorso del welfare locale (66,3% di contributo nazionale);
- le regioni centrali presentano posizionamenti tra loro molto diversi (il sistema centrale contribuisce solo per il 51,3% in Toscana, mentre in Umbria tale quota raggiunge il 70%)
- al Nord mediamente circa la metà degli interventi è assicurato con risorse del sistema locale, con un minimo in Liguria (55,7% a carico dell’Inps, la situazione di maggiore dipendenza dallo Stato).
- Per semplicità tutta la spesa per l’ADI è stata attribuita agli anziani, in ogni caso il target prevalente di questo servizio (83,5% dei casi trattati, Fonte Annuario Statistico SSN). Gli altri livelli di assistenza considerati sono: territoriale ambulatoriale per anziani (che comprende non tanto l’assistenza specialistica, quanto gli appositi punti di accesso/sportelli di orientamento), territoriale semiresidenziale per anziani, territoriale residenziale per anziani
- I dati in questione sono stati forniti su richiesta a NNA dal Ministero della Salute sulla base delle rilevazioni Modelli LA 2015.



