L’ultima volta che l’ho vista era seduta lì, con le sue amiche, nella saletta con la televisione sempre accesa che nessuno guardava, sorridente come al solito. Stava per arrivare il pranzo: un saluto fugace. Mai mi sarei immaginato che sarebbe stato l’ultimo. Se ne è andata da sola, lontana dai suoi figli, assistita da persone con cui non sono più riuscito a parlare. E come lei, migliaia di altri. La conta è quotidiana. Una tragedia immane, dalle proporzioni inimmaginabili fino a poche settimane fa. Dovuta a una somma di errori imperdonabili, su una base diffusa di impreparazione.
Non solo in Italia
L’International Long term care policy network, una rete di ricercatori promossa dalla London School of Economics sta monitorando il fenomeno dei decessi riferibili a Covid-19 nella case di riposo a livello internazionale. Operazione non semplice: le differenze nella disponibilità dei test e nei diversi approcci alla registrazione dei decessi rendono difficili i confronti. Inoltre, si tratta di dati in continuo aggiornamento, che diventano rapidamente obsoleti.
Mentre per Portogallo e Spagna ci sono solo informazioni riportate dai media, secondo cui i decessi riferibili a Covid-19 sono finora rispettivamente del 33% e del 53% dei decessi totali, dati ufficiali sono invece disponibili per il Belgio, il Canada, la Francia, l’Irlanda e la Norvegia: in questi paesi i decessi riferibili a Covid oscillano tra il 49% e il 64%: si veda qui per approfondimenti. Grandezze vicine a quelle del nostro paese.
Lo strazio della conta, gli errori, le prospettive
Veniamo all’Italia. L’Istituto Superiore di Sanità ha meritevolmente avviato un’indagine sulle Rsa e i dati che riporta sono laceranti: sono quasi settemila i deceduti per Covid-19 o con sintomi simil-influenzali dall’inizio della pandemia fino alla metà di aprile, il 40% del totale. E ci si riferisce solo a un terzo delle strutture presenti in Italia (sono più di quattromila), quindi la cifra va moltiplicata per tre. Un’ecatombe, lungi dall’essersi conclusa.
L’indagine dell’ISS ha chiesto inoltre alle residenze quali fossero le criticità incontrate. Il grafico riporta le principali.
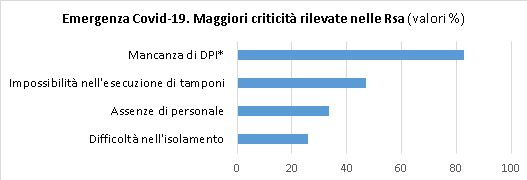
Fonte: Istituto Superiore di Sanità, Survey nazionale sul contagio COVID-19 nelle strutture residenziali e sociosanitarie, 14 aprile 2020.
*Dispositivi di protezione individuale
L’istogramma dà l’idea della diffusione dei problemi, molte volte concomitanti. Per quanto riguarda le modalità di isolamento adottate nei confronti dei contagiati, solo il 47% delle strutture dichiara di avere utilizzato camere singole, il 31% camere con raggruppamento di pazienti solo Covid-19, nel 5,9% si è optato per trasferimenti in ospedali e l’8,4% ha dichiarato di non avere potuto procedere ad un isolamento.
Su quanto è successo nelle Rsa, le omissioni, gli errori, si sono aperte inchieste giudiziarie che ci auguriamo facciano rapidamente chiarezza. Colpisce il rimpallo di responsabilità tra enti gestori, rapidamente diventati “capro espiatorio”, Asl e Regioni. Con un Ministero della Salute intervenuto tardivamente sull’emergenza: solo il 3 aprile pubblica la circolare con la quale si raccomanda l’effettuazione di tamponi su tutti gli ospiti e gli operatori delle residenze, mentre sono del 18 aprile le indicazioni per la prevenzione dell’infezione nelle strutture residenziali.
Parlare di prevenzione quando i deceduti accertati erano già settemila e quelli stimabili il triplo è stato un atto fuori tempo, nei confronti di una realtà in cui si fa ancora fatica a trovare DPI e tamponi in numero sufficiente, a isolare i contagiati, a gestire i reparti sotto una pressione inaudita e con molto personale in malattia. Un Ministero meno impegnato a pubblicare documenti e più occupato a organizzare screening estesi e test su larga scala ci aiuterebbe ad affrontare la fase 2 con meno preoccupazioni.
Le Rsa pagano il prezzo di un’emergenza non gestita a livello territoriale, in particolare in Lombardia, dove la medicina di territorio è stata semplicemente ignorata e lasciata a se stessa e dove l’unica attenzione è stata rivolta agli ospedali, considerando le residenze una loro propaggine. Ma le Rsa pagano anche il prezzo di un più generale disallineamento tra sistemi di finanziamento, caratteristiche della domanda e qualità delle cure. Temi analizzati per anni nei rapporti del Network Non Autosufficienza (è in preparazione l’ottava edizione) e, recentemente, da Costanzo Ranci e Marco Arlotti.
La demografia, il calo lento ma inesorabile dei caregiver familiari1 e la marginalità degli aiuti domiciliari pubblici terranno alta la domanda di residenze, benché condizionata dalla loro diversa distribuzione: si va da 4,1 posti letto ogni 100 anziani residenti in Piemonte fino ai 0,7 posti della Campania. E rimane la sotto-dotazione complessiva rispetto ad altri Paesi: i posti disponibili in Italia sono 290.000, contro i 370.000 della Spagna, i 720.000 della Francia, gli 870.000 della Germania.
La reputazione delle Rsa dopo questo disastro sarà inesorabilmente segnata, spingendo sempre più le famiglie a rivolgersi ad esse solo come una opzione limite, di ultima istanza, accelerandone la trasformazione verso grandi hospice. Peraltro, una tendenza già in atto. Per non finire così le Rsa dovranno ripensarsi, per riguadagnarsi credibilità e adattarsi a bisogni che saranno cambiati. Indico tre piste di lavoro attraverso cui questo potrà avvenire: le Rsa come agenti del territorio; una residenzialità diversa dalle grandi strutture; le nuove competenze necessarie.
Le Rsa come agenti del territorio
Inviare, come è successo in Lombardia, pazienti Covid-19 in convalescenza presso le Rsa, al di là degli effetti che saranno accertati, ha significato trattare queste strutture come dépendance degli ospedali e non, viceversa, come presidi sul territorio, che proprio sul territorio avrebbero potuto rafforzare interventi di prossimità. In questo senso è stata tradita quella spinta verso le “Rsa aperte” adottata dalla Lombardia e da altre regioni come il Piemonte, per venire incontro alle esigenze di sostegno domiciliare. In questa emergenza, l’apertura praticata è stata solo nei confronti degli ospedali, con conseguenze deleterie.
La difficoltà negli spostamenti che l’epidemia ci impone porterà a rivalutare la vita di quartiere, le relazioni di prossimità. La Rsa del futuro ha l’occasione allora di diventare un luogo davvero aperto, amico del territorio, capace di innescare una osmosi con i suoi abitanti, attraverso un insieme di proposte da progettare insieme alla comunità locale: aiuti domiciliari, di varia tipologia e intensità, centri diurni, sostegni ai familiari, supporti al lavoro privato di cura, quello svolto dalle badanti, proposte per l’invecchiamento attivo. Ma anche semplici azioni di informazione, orientamento e counseling, oggi ancora molto sporadiche. Finora tutti questi interventi sono stati considerati con simpatia dagli enti gestori, dai cosiddetti provider, ma non sono mai diventati oggetto di reale investimento, per un motivo fondamentale: sono poco remunerativi.
Qui sta il nodo: occorre cambiare radicalmente un sistema di finanziamento ingessato e vecchio di oltre vent’anni, che per remunerare pazienti sempre più gravi ha reso sempre più precaria la qualità delle cure e che ha incentivato poco l’apertura delle residenze verso il contesto che le circonda.
Strutture più piccole, più aperte
Mediamente, tra il 10 e il 20 per cento degli anziani ospiti delle Rsa sono “ricoveri impropri”, perché riguardano persone con necessità di un’assistenza meno intensa di quella offerta da queste strutture, con problemi moderati di autonomia. Non tutti questi soggetti potrebbero essere adatti a soluzioni alternative alle RSA, ma la maggioranza sì.
Le comunità residenziali, le abitazioni protette, le forme di “abitare leggero” non superano solitamente i 25-30 posti. Offrono un sostegno prevalentemente, ma non esclusivamente, di tipo sociale, sulle 24 ore, orientato a favorire l’autonomia, con l’obiettivo di “restituire la persona alla comunità”. A fianco di queste ci sono anche le esperienze di housing sociale e mini alloggi, ossia piccoli appartamenti per una o due persone, contigui, dove l’anziano gestisce in autonomia la sua quotidianità condividendo però una serie di servizi (come le pulizie, la lavanderia, talvolta una mensa, interventi di assistenza alla persona e così via).
L’ampliamento di queste soluzioni alternative genera benefici? Sì, perché rappresentano una soluzione win-win: positiva per anziani meno reclusi in grandi strutture poco flessibili, e meno costose e complesse da gestire rispetto alle Rsa.
Le forme abitative leggere disegnano uno spazio nuovo, che attira meno i grandi gruppi privati profit propagatisi sul modello tradizionale di ricovero. Uno spazio rilevante invece per l’economia e il terzo settore, che possono giocarsi qui immaginazione e innovazione organizzativa, coniugando (e rivalutando) le dimensioni della solidarietà con quelle del mutualismo.
In termini di governance, la diversificazione nella tipologia di offerta residenziale impone un serio governo della domanda, cioè una regia (super partes, pubblica) capace di valutare attentamente i singoli casi e di indirizzarli verso la soluzione più coerente. Ciò richiede una infrastruttura professionale e organizzativa – presente solo in alcuni contesti regionali – necessaria per configurare una rete meno monoliticamente centrata sul “modello Rsa”.
Rinnovate competenze professionali
Le professioni che operano nelle Rsa sono da molto tempo aggrappate a profili rimasti sempre uguali. La residenzialità, leggera o pesante che sia, avrà bisogno di nuove competenze. Penso a due ambiti in modo particolare.
Il primo è quello legato alla crescita esponenziale delle patologie di tipo cognitivo, Alzheimer, demenze.
È ancora limitata la capacità di trattare in modo adeguato questo tipo di patologie, al plurale perché si tratta di molte e variabili condizioni. Non c’è solo bisogno di medici super specialisti o di nuovi nuclei Alzheimer dentro le residenze: le residenze di domani dovranno investire molto sulla formazione degli Oss, figura nevralgica, e rendersi versatile – per esempio – come supporto ai familiari nella gestione dei segnali precoci, l’intercettazione della malattia nei suoi esordi, quando le famiglie si trovano molto disorientate e molto sole.
In secondo luogo gli operatori di domani dovranno avere dimestichezza nell’uso delle nuove tecnologie e della tecnoassistenza. Penso alla teleassistenza, di seconda e terza generazione (sensori di localizzazione, App dedicate, supporti web), tecnologie assistive in “residenze intelligenti”, trasporti smart, teleriabilitazione. Le residenze del futuro dovranno dotarsi di queste attrezzature, e di personale in grado di gestirle. Ben sapendo che non sostituiranno mai una relazione in presenza, ma la potranno efficacemente coadiuvare.
- Ed anche la trasformazione degli aiuti, che poggerà sempre più sulla linea fragile tra coniugi e meno tra genitori e figli, come hanno messo in evidenza Gianpiero Dalla Zuanna e Chiara Gargiulo qui.




Trovo molto interessante la proposta di differenziare gli anziani con esigenze di assistenza
di tipo ospedaliero ,specialmente se affetti da patologie nel compo cognitivo ,dagli
anziani autosufficienti Infatti i primi potrebbero
continuare ad avere le cure e le attenzioni dovute nelle strutture più specifiche mentre i secondi nelle strutture più piccole e aperte ritroverebbero meglio
“ la casa” così importante per noi anziani
Per quanto riguarda quanto è avvenuto nelle RSA , pur disapprovando le inadempienze e la cattiva gestione del problema,mi chiedo ,con l’attuale situazione della sanità ,dove avrebbero potuto collocare gli ospiti soli ,contagiati in modo leggero e quelli eventualmente guariti dopo l’ospedalizzazione ma tutti non autosufficienti e quindi bisognosi di assistenza da parte di personale specializzato E ‘ perciò giusta la proposta di rivedere in toto l’ organizzazione delle Rsa anche tenendo conto di questa tragica esperienza
Sentite condoglianze
Grazie del commento molto centrato e delle condoglianze.
su quali fonti si basa – oggi – la affermazione che 10-20 % dei ricoveri in RSA sia improprio ?
il semplice costo della retta dovrebbe scoraggiarlo
da tempo le RSA si connotano per la combinazione di instabilità clinica, invalidità severa, frequente problematica cognitiva
Credo che le RSA, scontino con i dati tragici di questi giorni, il loro vizio di origine: sono una struttura extraospedaliera e con questa filosofia e questa cultura sono gestite, non tutte, ma nella maggioranza dei casi.
La RSA come struttura territoriale a supporto della medicina di base, dell’assistenza domiciliare e di tutti i servizi qui allocati, avrebbe in questo caso assolto ad un ruolo di prevenzione e di baluardo per gli anziani a domicilio e per quelli in esse residenti. Questa triste occasione dovrebbe indurre a chiedersi più in generale come hanno funzionato le RSA in questi anni, come si sono modificate anche rispetto agli obiettivi iniziali, quale assistenza è stata erogata. Un interrogativo su un indicatore importante nella valutazione della qualità assistenziale: quanti farmaci per ogni anziano sono prescritti in una di queste strutture?quanti aggiornamenti della terapia? i grandi vecchi sono fragili e vulnerabili, ma in che condizioni sono arrivati ad affrontare il COVID? non è un’accusa al personale nel suo insieme ma a una cultura diffusa di sanitarizzazione, che contrariamente a quanto si può pensare non giova agli anziani non autosufficienti, li debilita ulteriormente, così come la moltiplicazione dei moduli residenziali rispetto ai criteri iniziali forse avrà un buon indice di economicità per la gestione, ma per i vecchi significa la perdita di identità.
sono assolutamente d’accordo sulla opportunità di potenziare presìdi di sostegno all’autosufficienza intermedi tra la vita completamente autonoma e quella completamente assistita. Ma,sulla base della mia esperienza, l’attuale generazione di grandi anziani non accetta facilmente soluzioni che li allontanino dalla propria residenza o anche solo da consolidate abitudini. Le RSA non sono case-albergo, ma vere strutture sanitarie che,almeno in area milanese, non ospitano persone autosufficienti ma malati con bisogni elevati di assistenza, non adeguatamente coperti dalle dotazioni organiche presenti. L’isolamento dovuto alla pandemia ha fatto mancare l’aiuto delle famiglie, che spesso si fanno carico della somministrazione dei pasti e/o di altre incombenze (direttamente o pagando badanti, in aggiunta al versamento delle rette di degenza) e in questo modo il carico di lavoro per gli operatori si è ulteriormente aggravato. Credo sia necessario un intervento sugli attuali “giovani anziani” e sugli adulti in generale perché, anche se ci sembrano carenti, i livelli di assistenza e di spesa attuali non saranno sostenibili in futuro. Dovremmo sensibilizzare la popolazione sulla cura della propria salute e sulla creazione di strutture e provvedimenti sostenibili. L’autosufficienza è anche funzione, ad es, di soluzioni architettoniche, impiantistiche e viabilistiche facilitanti l’autonomia, fattori a cui pochi fanno attenzione quando non hanno problemi.
E’ davvero importante non scoraggiarsi ma pensare a quello che, anche se in Italia è ancora un modello abitativo per anziani poco conosciuto, nel resto del mondo occidentale sta diventando una nuova strada per migliorare la longevità attiva e creare un Welfare compartecipato tra Stato, Cittadini e Imprese del Terzo.
Mi riferisco al SENIOR COHOUSING a quelle piccole “comunità intenzionali” di “abitare collaborativo” con livelli di servizi socio-sanitari gradualmente forniti su richiesta dei partecipanti. In Trentino e in Alto Adige stiamo inserendoli anche nella politica abitativa grazie ad una normativa provinciale.
Ecco alcuni spunti dal Convegno in cui abbiamo relazionato sulle esperienze in Italia:
Col senno di poi tutti sono capaci di dire che si poteva evitare e che le RSA non son state in grado di evitare quello che è successo.
Una pandemia del genere arrivata così all’improvviso (forse all’inizio un po’ sottovalutata)non è facile da gestire , è paragonabile a ciò che avviene quando si rompe una diga. Tutta l’acqua che ne esce provoca danni incredibili.
Ormai bisogna pensare da grandi e con rassegnazione accettare ciò che è successo.
Tuttavia dovremmo usare questa tragedia per migliorare il futuro.
Iniziando a pensare ad RSA o case di riposo diverse…
Costruite e/o ristrutturate pensando agli spazi, alle distanze alle porte che devono permettere la fuori uscita dei letti, a delle aree che nel caso di possano diventare nuclei isolati. A materiali più consoni a reparti di degenza dove sia pi facile sanificare …
Da questa tragica esperienza … Vedrete ne usciremo più forti.
Condoglianze
Alberto giacon
Nel dramma vissuto e in quello che si continua a vivere in molte realtà, penso che dovrebbero essere riviste tante cose; in primis i parametri del personale.
Cordiali saluti
Credo che il lockdown forzato cui siamo stati assoggettati abbia reso evidente una necessità di socialità, oltre che di assistenza. Anche cvhi è totalmente autosufficiente ha avvertito la problematicità dell’isolamento. Il senior cohousing sarebbe senza dubbio una soluzione a cui tendere.